本文详细阐述了如何解读监护仪上的数据,包括心率、血压、呼吸、血氧饱和度等关键指标。文章从多个角度分析了监护仪数据的解读方法,并指出了监护仪数据解读的局限性及未来发展趋势,例如结合人工智能技术进行更精准的分析。文章强调,监护仪数据解读需要结合临床症状、病史等综合考虑,不能仅凭单一数据妄下结论。掌握如何解读监护仪数据,对于医护人员和患者家属都至关重要,有助于更好地理解患者病情,保障生命安全。
心率监测:脉搏跳动的秘密
监护仪上最直观的数据莫过于心率,它反映了心脏每分钟跳动的次数。正常成年人的心率通常在60-100次/分之间,但会受到年龄、性别、运动等多种因素影响。例如,运动员的心率可能比普通人低,而剧烈运动后心率会暂时升高。
观察心率时,不仅要关注数值本身,还要注意心率的变化趋势。如果心率突然加快或减慢,持续时间较长,都可能提示潜在问题,例如心律失常、心肌缺血等。
除了数值,监护仪还会显示心率的波形,这对于判断心律失常的类型至关重要。波形异常,比如出现早搏、漏搏等情况,需要专业的医务人员进行解读。
此外,还要考虑患者的临床症状。例如,心率加快伴有胸闷、气短等症状,可能提示心力衰竭。而心率减慢伴有晕厥、乏力等症状,可能提示心脏传导阻滞。所以,对监护仪心率数据的解读需要综合考虑多个因素,才能做出准确的判断。
血压监测:血管的压力
血压是血液对血管壁产生的压力,通常用收缩压和舒张压表示。收缩压指心脏收缩时血压最高值,舒张压指心脏舒张时血压最低值。
正常成年人的血压通常为120/80mmHg,但同样会受到多种因素影响。例如,情绪激动、紧张、剧烈运动等都会导致血压暂时升高。而老年人由于血管弹性下降,血压往往较高。
血压的波动比心率更复杂,受环境、情绪、疾病等诸多因素影响,解读时需结合患者病史及其他检查结果综合考虑。长期高血压会增加心脑血管疾病风险,而低血压则可能导致脑部缺血缺氧,造成头晕、晕厥等症状。
监护仪不仅显示血压数值,通常还会以波形图显示血压变化趋势,帮助医护人员及时发现血压异常波动,例如血压突然升高或下降。因此,血压监测需要持续关注,不仅要看数值是否正常,还要看变化趋势是否平稳。
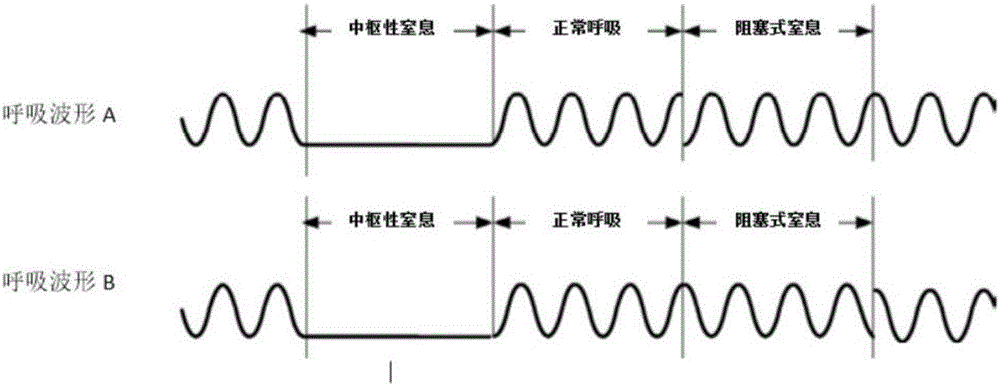
呼吸监测:呼吸的节奏与深度
呼吸监测主要包括呼吸频率和呼吸模式。呼吸频率是指每分钟呼吸的次数,正常成年人的呼吸频率通常为12-20次/分。呼吸模式则指呼吸的深度和节奏,例如潮气量、呼吸幅度等。
呼吸频率过快(快呼吸)或过慢(慢呼吸)都可能提示呼吸系统疾病,例如肺炎、肺栓塞、呼吸衰竭等。呼吸浅表无力也提示呼吸功能受损。
呼吸监测还包括血氧饱和度(SpO2),反映血液中氧气的含量。正常人的血氧饱和度通常在95%以上,低于90%则提示缺氧。缺氧会导致组织器官损伤,甚至危及生命。
呼吸监测的异常通常和心肺功能相关,要与心率、血压的变化综合分析。比如呼吸困难伴随心率加快、血压升高,就需要警惕心肺功能衰竭的可能。需要全面分析,不能单凭某项指标就下结论。
血氧饱和度监测:血液中的氧气含量
血氧饱和度(SpO2)是血液中氧合血红蛋白的百分比,反映了血液中氧气的含量。正常人的SpO2通常在95%以上,低于90%则提示低氧血症,需要及时处理。
低氧血症会导致组织器官缺氧,严重时可危及生命。监护仪上SpO2数值的下降,通常伴随着呼吸频率、心率的变化,需要综合分析这些指标来判断患者的病情。
例如,如果SpO2下降伴随呼吸困难和心率加快,可能提示呼吸衰竭;如果SpO2下降伴随紫绀(口唇发紫),则需要警惕严重缺氧。
此外,一些疾病,例如肺炎、肺栓塞、心力衰竭等,都可能导致SpO2下降。因此,监测SpO2是判断患者病情和进行治疗的重要指标。持续的SpO2监测对于早期的疾病发现和治疗至关重要。
监护仪数据解读的局限性与未来展望

监护仪数据虽然能够提供患者生命体征的实时信息,但其解读并非一蹴而就,需要结合患者的临床症状、病史、实验室检查结果等综合判断,切勿仅凭单一数据妄下结论。
监护仪数据解读的局限性在于其只能反映患者的生理指标,而不能反映疾病的本质。一些疾病的早期阶段可能没有任何明显的生命体征异常,而依靠单一的监护仪数据,可能无法及早发现疾病。
未来,监护仪技术将会朝着更智能化、更精准化的方向发展,例如结合人工智能技术,对监护仪数据进行更深入的分析和预测,提高疾病的早期诊断率和治疗效果。人工智能辅助解读技术将减少人工误读的风险,提高监护仪的临床应用价值。
同时,还需要加强医护人员对监护仪数据解读的培训和规范,提高数据解读的准确性和效率,保障患者的安全。
总而言之,监护仪是重要的医疗设备,能够为临床医疗提供关键的参考数据,但需要结合临床经验进行综合分析,并不断发展完善监护仪技术以及相关数据解读的培训与规范。


 鄂ICP备15020274号-1
鄂ICP备15020274号-1