神经官能症怎么治疗?本文系统阐述了神经官能症的诊断、药物治疗、心理治疗及生活方式调整等多个方面,并探讨了未来治疗的趋势。文章指出,多学科协作、精准治疗将是未来神经官能症治疗的重要方向,强调了综合治疗方案的重要性,并以实际案例佐证了不同治疗方法的有效性,旨在帮助读者更好地理解和应对神经官能症。
神经官能症的诊断与鉴别诊断
神经官能症,如今更常被称为躯体形式障碍或其他特定类型的焦虑症,其诊断并非易事。医生需要仔细询问病史,进行全面的体格检查和神经系统检查,排除其他器质性疾病。
鉴别诊断尤为关键,需与其他疾病区分开来,例如:甲状腺功能紊乱、心脏病、贫血等,这些疾病的症状可能与神经官能症相似,容易造成误诊。
根据DSM-5(精神疾病诊断与统计手册第五版)的诊断标准,医生会综合考虑患者的症状、病史、社会功能等方面进行评估。在排除其他疾病后,才能确诊为神经官能症或类似的疾病。
举例来说,一位患者经常感到胸闷、心跳加速,伴有焦虑和恐惧感,如果仅凭这些症状,难以直接诊断为神经官能症。医生需要进行心脏检查,排除心脏病;进行甲状腺功能检查,排除甲状腺疾病;然后通过心理评估,判断其症状是否符合神经官能症的诊断标准。
准确的诊断是有效治疗的前提,切勿自行诊断和治疗,一定要寻求专业医生的帮助。
药物治疗:缓解症状,辅助治疗
药物治疗并非神经官能症的首选,但它在缓解某些症状,如焦虑、抑郁、失眠等方面,能起到辅助作用。
常用的药物包括抗焦虑药(如苯二氮卓类药物)、抗抑郁药(如选择性5-羟色胺再摄取抑制剂)、以及一些辅助药物,例如改善睡眠的药物。
然而,药物治疗并非万能,且存在一定的副作用,例如嗜睡、头晕、恶心等。长期依赖药物也可能产生耐药性,甚至出现药物依赖。
因此,药物治疗应在专业医生的指导下进行,不可自行服用或停药。医生会根据患者的具体情况,选择合适的药物和剂量,并定期调整治疗方案。
需要注意的是,药物治疗只能缓解症状,并不能从根本上解决神经官能症的问题。它更应该被看作是整体治疗方案中的一部分,配合心理治疗和生活方式的调整,才能取得更好的疗效。
心理治疗:根治病因,重塑自我
心理治疗是治疗神经官能症的核心方法,其目标在于帮助患者识别并解决导致神经官能症的潜在心理问题,例如:创伤经历、长期压力、不良的认知模式等。
常用的心理治疗方法包括认知行为疗法(CBT)、精神动力学疗法、人际关系疗法等。
认知行为疗法通过改变患者的不良认知和行为模式来改善症状;精神动力学疗法帮助患者探索潜意识中的冲突和创伤;人际关系疗法则关注患者的人际关系问题。
根据患者的具体情况,医生会选择最合适的治疗方法。一些患者可能需要几种治疗方法的结合,才能达到最佳治疗效果。
一个成功的案例是,一位长期承受工作压力的患者,通过认知行为疗法学习了压力管理技巧,并通过人际关系疗法改善了与同事的关系,最终成功地缓解了焦虑和抑郁症状。
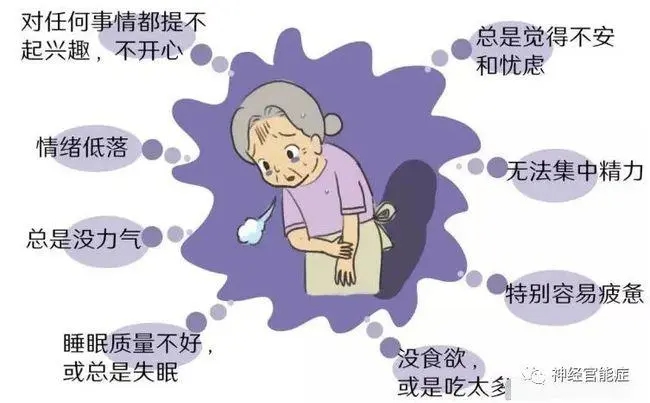
生活方式的调整:增强体质,积极面对
除了药物和心理治疗,调整生活方式对神经官能症的治疗也至关重要。良好的生活方式能够增强患者的体质,提高应对压力的能力。
这包括:规律作息,保证充足的睡眠;均衡饮食,避免暴饮暴食;适量运动,增强体质;学习压力管理技巧,例如:深呼吸、冥想、瑜伽等;培养积极乐观的心态,建立良好的人际关系。
许多研究表明,规律的运动和充足的睡眠对缓解焦虑和抑郁症状具有显著效果。而积极乐观的心态能够帮助患者更好地应对生活中的压力。
例如,一位患者通过坚持锻炼,改善了睡眠质量,并通过学习冥想技巧,学会了放松身心,从而有效地控制了焦虑发作的频率和强度。
生活方式的调整是一个长期过程,需要患者的坚持和努力,但其带来的益处是长期的、全面的。

神经官能症的治疗展望:多学科协作,精准治疗
未来,神经官能症的治疗将更加注重多学科协作和精准治疗。
神经科学、心理学、精神医学等多学科的交叉融合,将为神经官能症的诊断和治疗提供更全面、更精准的方案。
例如,脑影像技术的发展,能够帮助医生更清晰地了解患者大脑的活动状态,从而为制定个性化的治疗方案提供依据。
此外,人工智能技术也将在神经官能症的治疗中发挥越来越重要的作用,例如:通过人工智能辅助诊断、治疗方案推荐等,提高治疗效率和准确性。
总而言之,神经官能症的治疗是一个复杂的过程,需要患者的积极配合,以及医疗团队的专业指导。通过药物、心理、生活方式等多方面综合治疗,相信大多数患者都能获得有效的缓解,重拾健康生活。






 鄂ICP备15020274号-1
鄂ICP备15020274号-1