本文深入探讨了人为什么会打嗝,从打嗝的生理机制、常见原因、应对方法以及潜在风险等多个角度进行了详细阐述。文章指出,打嗝是由膈肌痉挛引起的,常见原因包括饮食习惯、环境因素以及某些疾病。针对不同情况,文章分别提出了相应的应对方法,并强调了持续性打嗝的潜在危害及就医的重要性。最后,文章展望了未来研究方向,指出深入探索打嗝机制和开发更有效的治疗方法是未来的研究重点。
打嗝的生理机制:膈肌的痉挛与神经反射
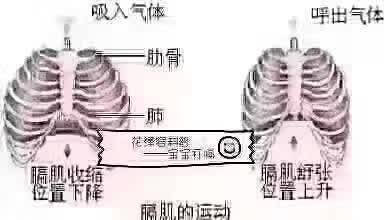
打嗝,医学上称为呃逆,是一种常见的、通常是良性的反射性肌肉痉挛。其核心原因在于控制呼吸的膈肌出现不自主的收缩。膈肌位于胸腔底部,是重要的呼吸肌。当膈肌突然收缩时,空气会迅速进入肺部,然后声门(喉部)快速关闭,导致我们听到的“嗝”声。
这个过程并非随意发生,而是复杂的神经反射的结果。迷走神经和膈神经等参与其中,将信息传递到大脑,大脑再发出指令控制膈肌的活动。当这些神经受到刺激或发生异常时,就可能引发膈肌的痉挛,从而导致打嗝。例如,进食过快、过饱等都会刺激迷走神经,增加打嗝的概率。
一些研究表明,大脑中某些区域的异常活动也可能与打嗝的发生有关。比如,脑干中的呼吸中枢受损或功能紊乱,都可能导致膈肌的非自主收缩。此外,胃食管反流、肠胃胀气等消化系统问题也会刺激神经,间接导致打嗝。这体现了打嗝与神经系统和消化系统之间的密切联系。
打嗝的常见诱因:从饮食习惯到疾病因素
打嗝的诱因多种多样,可以简单地归纳为饮食因素、环境因素以及疾病因素三大类。
饮食方面,暴饮暴食、过量饮酒、喝碳酸饮料等,都可能导致胃部过度扩张,刺激迷走神经,从而引发打嗝。
环境因素则包括:突然的温度变化、过度兴奋、紧张情绪等,这些因素都可能影响神经系统,造成膈肌痉挛。例如,在寒冷的环境中突然喝下冰水,或者经历剧烈的情绪波动后,更容易出现打嗝。
此外,一些疾病也可能导致顽固性打嗝,例如胃食管反流病、脑卒中、脑肿瘤等。这时,打嗝就不是简单的生理反射,而是疾病的症状表现,需要及时就医。例如,根据临床观察,持续时间较长的打嗝,应该及时就诊排除器质性病变。
打嗝的应对方法:缓解症状和预防措施
- 轻微的打嗝通常会自行消失,不需要特殊治疗。可以尝试深呼吸、屏住呼吸、喝水等方法缓解。
- 喝水时,不要一口喝完,应该分小口慢慢喝,避免刺激迷走神经。
- 进食时,要细嚼慢咽,避免狼吞虎咽。
- 保持心情舒畅,避免情绪波动过大。
- 对于顽固性打嗝,需要及时就医,查明病因,对症治疗。医生可能会根据病因,采取药物治疗、物理治疗等方法。

打嗝的潜在风险和挑战:持续性打嗝的危害

大多数情况下,打嗝是一种短暂的、良性的症状,无需担心。然而,如果打嗝持续时间过长,超过 48 小时,甚至数周、数月,则可能提示存在潜在的疾病问题。例如,顽固性呃逆,可能与中枢神经系统疾病、消化系统疾病甚至一些严重疾病有关联。
持续性打嗝会严重影响生活质量,导致睡眠障碍、营养不良,甚至造成身心俱疲。更严重的情况下,持续打嗝还会诱发其他并发症。因此,面对持续性打嗝,及早就医至关重要,尽早诊断病因并进行有效的治疗。 根据相关医学文献,许多持续性打嗝的病例与神经系统疾病有关,例如脑肿瘤或脑卒中。
对持续性打嗝的诊疗,也存在着挑战,因为病因复杂且难以诊断,需要多学科协作,包括神经科、消化科、呼吸科等,才能制定有效的治疗方案。 治疗方法也因人而异,需要医生根据病人的具体情况进行选择。
未来研究方向:深入探索打嗝的机制和治疗方法
虽然我们对打嗝的生理机制和常见诱因已经有了一定的了解,但仍有很多问题需要进一步研究。例如,一些顽固性打嗝的病因尚不清楚,有效的治疗方法也有待进一步完善。
未来的研究方向可能包括:更深入地研究打嗝的神经机制,探寻大脑中参与打嗝发生的特定区域和神经通路;开发更精准的诊断技术,早期发现和诊断导致打嗝的潜在疾病;研发更有效的治疗药物或非药物干预措施,针对不同类型的打嗝制定个性化治疗方案。
此外,还可以开展流行病学研究,调查打嗝的发病率、危险因素等,为制定有效的预防策略提供依据。 通过多学科交叉研究,相信未来能够更好地了解打嗝的发生机制,并开发出更有效的治疗和预防方法,减少打嗝给人们带来的困扰。






 鄂ICP备15020274号-1
鄂ICP备15020274号-1